علل در بیضه از تشخیص تا درمان
درد بیضه، علل، تشخیص و درمان درد آن چیست؟

درد بیضه چیست؟
برخی از مردان ممکن است تمایلی به صحبت در مورد درد بیضه نداشته باشند، اما عادی است که در برخی از زمانهای زندگی، درد در بیضه و یا کشاله ران شما وجود داشته باشد. به همین دلیل است که بسیاری از مردان یک متخصص اورولوژی را ملاقات می کنند. درد بیضه که اورکیالژی نیز نامیده می شود، درد طولانی مدت بیضه در مردان در هر سنی، از نوجوانان تا افراد مسن، دیده می شود که علل آن از تروما گرفته تا التهاب تا نگرانی های جدی تر است و موارد بسیاری نیز به دلایل نامعلوم رخ می دهد.
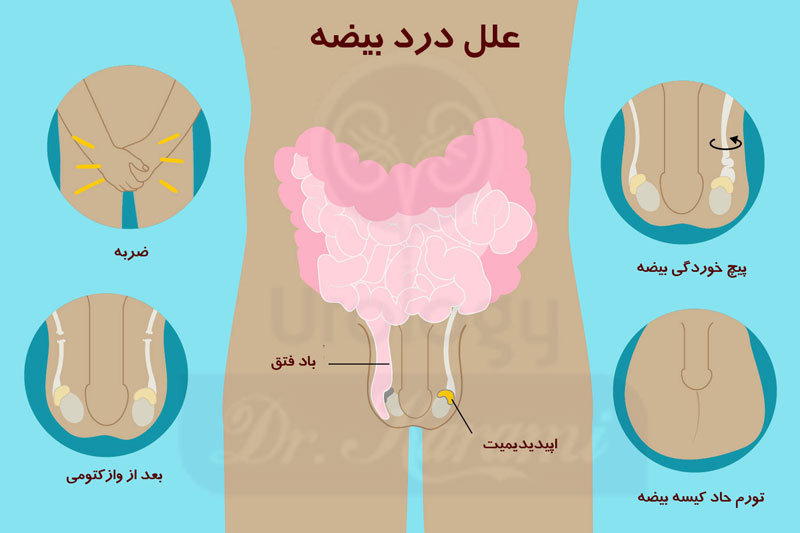
علل درد بیضه
اگرچه موارد بسیاری می تواند دلیل این نوع ناراحتی باشد، متخصصان گمان می کنند که علت درد مزمن بیضه در 50 درصد از مردان ناشناخته است. عنوان شناخته شده اورکیالژی مزمن، درد متناوب یا ثابت بیضه است که سه ماه یا بیشتر طول می کشد. پزشکان غالباً گمان می کنند که چنین دردی ناشی از اعصاب تحریک شده، عضله کشاله ران کشیده شده یا اسپاسم کف لگن است، اما این موارد قابل تأیید نیست. مواردی که علت آن شناسایی شده باشد معمولاً به دلیل موارد زیر است:
علل شایع درد بیضه
درد بیضه اغلب در مردان با این نگرانی ها دیده می شود.
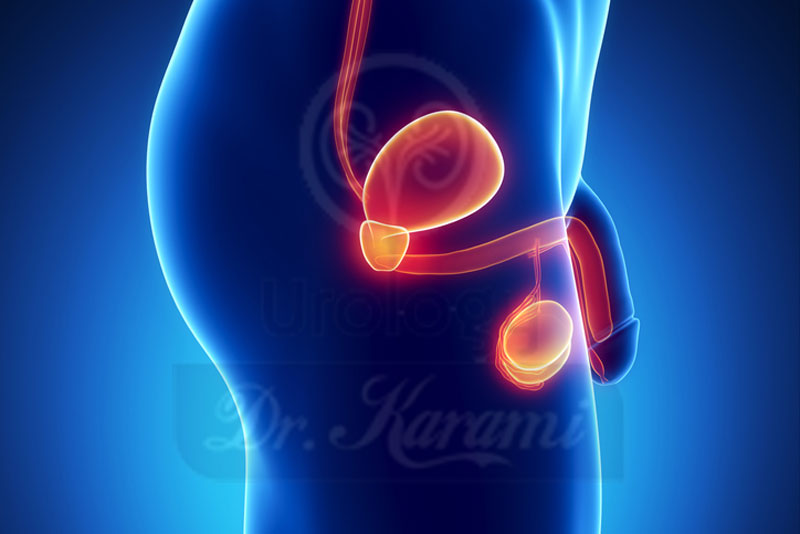
اپیدیدیمیت
اپیدیدیمیت به التهاب اپیدیدیمیس برمی گردد، مجرایی که در قسمت پشت بیضه قرار دارد. در کنار درد بیضه، اپیدیدیمیت باعث تورم و در موارد شدید اما نادر، تب و لرز می شود. در اکثر اوقات، اپیدیدیمیت ناشی از عفونت ادراری یا بیماری مقاربتیاست، اما ممکن است در نتیجه تروما یا یک وضعیت خود ایمنی باشد.
ضربه
ضربه به بیضه معمولاً خفیف است، در نتیجه صدمات شدید ایجاد نمی شود و در اثر ضربات مستقیم به بیضه آسیب دیدگی عضله ایجاد می شود.
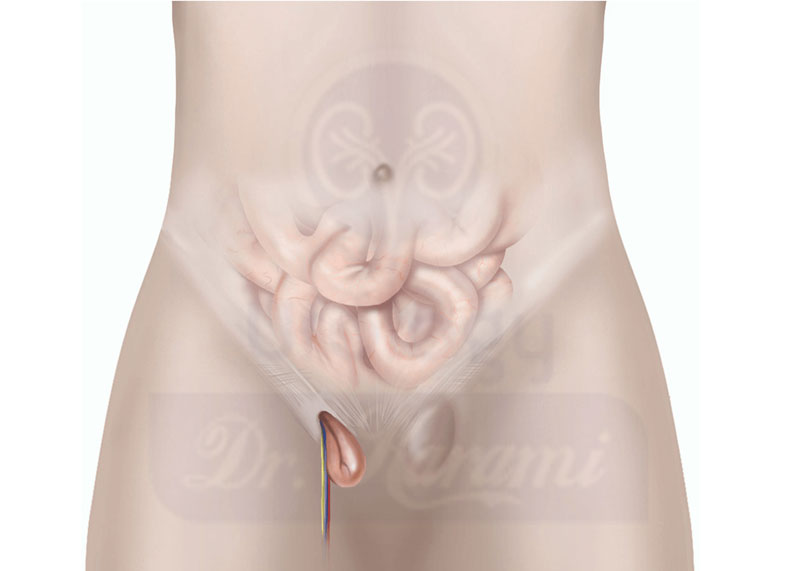
فتق کشاله ران یا باد فتق
درد بیضه ممکن است زمانی رخ دهد که بخشی از روده بیرون زده باشد (باد فتق) و بهمراه بیضه ها داخل کیسه بیضه قرار گیرد. فتق اینوژینال فقط در صورت سرفه یا بلند کردن چیزی سنگین ممکن است به عنوان برآمدگی کشاله ران مشاهده شود.
بعد از وازکتومی
بعد از وازکتومی، فرد ممکن است متوجه استحکام و توده ای درون اپیدیدیمیس (به نام اپیدیدیمیت احتقانی) یا گره دردناکی به نام گرانولوم اسپرم شوید که این امر بیانگر نشت اسپرم در بیضه است. هر دو حالت می تواند باعث ناراحتی شود. گرفتگی عصب بعد از جراحی وازکتومی نیز ممکن است باعث درد بیضه شود.
تورم حاد کیسه بیضه
برخی از مردان تورم بدون درد در کیسه بیضه دارند که علت مشخص یا علائم دیگری ندارند. این حالت معمولاً طی دو تا سه روز مراقبت های محافظه کارانه مانند بالا نگه داشتن کیسه بیضه و مصرف داروی ضد التهابی به تنهایی برطرف می شود.
پیچ خوردگی بیضه
پیچ خوردگی بیضه یا پیچش بیضه و یا تورشن بیضه یک جراحی اورژانسی است که از پیچ خوردگی بند اسپرماتیک، ساختاری که اعصاب را به سمت بیضه ها منتقل می کند، حاصل می شود. این منجر به بروز ناگهانی درد یک طرفه، شدید بیضه و تورم به همراه تهوع و استفراغ می شود. در حالی که پیچ خوردگی بیضه در نوزادان و پسران جوان شایع تر است، اما در هر سنی ممکن است رخ دهد.
علل نادر
خوشبختانه، علل جدی تر درد بیضه نادر است. با این حال، آنها اهمیت توجه به بدن و توصیه پزشک مبنی بر بررسی بیشتر را گوشزد می کنند.
تومور
بسیاری از سرطان های بیضه باعث ایجاد درد نمی شوند، بلکه به عنوان گره های بدون درد یا توده وجود دارند. با این وجود، برخی از تومورها که به سرعت در حال رشد هستند ممکن است خونریزی کنند یا جریان خون به بیضه را قطع کنند که هر دو منجر به درد بیضه می شوند.
قانقاریای فورنیه
قانقاریای فورنیه (Fournier’s Gangrene)یک عفونت شدید باکتریایی است که از روی دیواره شکم شروع می شود، به درون کیسه بیضه و آلت تناسلی انتشار می یابد و باعث قانقاریا (مرگ بافت) می شود. این یک بیماری نادر، اما به طور بالقوه تهدیدی برای ایجاد درد و تورم است.
علائم دیگر ممکن است شامل تاول های پوستی، کرپیتوس (احساس ترک خوردگی یا پوسته پوسته شدن) و علائم شوک سپتیک مانند تب، ضربان قلب بالا و فشار خون پایین باشد. شایع ترین عامل خطر برای ایجاد قانقاریای فورنیه، دیابت است.

تشخیص درد بیضه
تشخیص علت اصلی درد بیضه، اولین قدم برای بهتر شدن و داشتن احساس خوب است. پزشک معاینه فیزیکی انجام می دهد و در صورت لزوم آزمایشات را توصیه می کند.
معاینه بدنی و جسمی
در طی معاینه بدنی، پزشک معاینه می کند و سپس روی بیضه ها را فشار می دهد تا تورم، حساسیت، تغییرات پوستی و توده ها را بررسی کند. او همچنین ممکن است معاینه شکمی انجام دهد و غدد لنفاوی بزرگ شده در کشاله ران را بررسی کند.
آزمایشگاه ها و آزمایشات
به منظور رد عفونت مانند عفونت بیضه یا اپیدیدیمیت، پزشک کشت ادرار را تجویز خواهد کرد و همچنین سواب ادراری را برای غربالگری عفونت های مقاربتی انجام می دهد. اگر به تومور مشکوک باشد، ممکن است آزمایش خون که علایم تومور آلفا-فتوپروتئین (AFP) و گنادو تروپین کوریونی انسان را بررسی می کند، انجام شود.
تصویربرداری
آزمایش تصویربرداری مشخص برای بررسی درد بیضه، سونوگرافی می باشد که می تواند ناهنجاری هایی مانند سرطان بیضه را تشخیص دهد. در پیچ خوردگی بیضه، سونوگرافی داپلر رنگی نشان می دهد که جریان خون در بیضه کاهش یافته یا وجود ندارد.
سایر آزمایش های تصویربرداری، مانند اسکن توموگرافی کامپیوتری یا سی تی اسکن (CT) یا تصویربرداری با رزونانس مغناطیسی یا ام آر آی (MRI)، در صورت تشخیص سرطان بیضه برای مرحله بندی استفاده می شوند.
تشخیص افتراقی
همه درد ناحیه بیضه در واقع ناشی از بیضه نیست. در حقیقت درد ناشی از جایی دیگر، مانند سنگ کلیه یا گرفتگی عصب، ممکن است دلیل این امر باشد.
اگر پزشک به سنگ کلیه مشکوک باشد، ممکن است آزمایش ادرار برای جستجوی خون و یا سی تی اسکن برای ارزیابی دستگاه ادراری شما انجام شود. به همین ترتیب، تصویربرداری غالباً MRI از ستون فقرات شما و یک آزمایش کامل عصبی برای تشخیص عصب منقبض شده می تواند انجام شود.
درمان درد بیضه
بسته به علت درد بیضه، پزشک یکی از بسیاری از روش های درمانی را توصیه می کند.
درمان در منزل
بسیاری از دلایل درد بیضه را می توان با درمان های خانگی به طور کامل یا تا حدودی درمان کرد. به عنوان مثال، علاوه بر آنتی بیوتیک های تجویز شده، اپیدیدیمیت را می توان با بالا نگهداشتن اسکروتوم یا کیسه بیضه، یخ و یک ضد التهاب غیر استروئیدی مانند ایبوپروفن برای کاهش درد درمان کرد.
در مورد مردان مبتلا به اورکیالژی توضیح داده نشده و بدون دلیل، گزینه های زیر ممکن است سبب تسکین درد شود، هرچند که ممکن است سه ماه یا بیشتر طول بکشد تا شما متوجه پیشرفت شوید:
- استراحت: اجسام سنگین را بلند نکنید یا ورزش شدید انجام ندهید. از فشار بر روی ماهیچه های دردناک خودداری کنید.
- گرما: استفاده از یک پد گرمکن یا نشستن در یک حمام گرم می تواند باعث تحریک جریان خون و تسکین دردهای عضلانی شود.
- داروهای ضد التهاب: داروهای ضد التهاب غیر استروئیدی مانند ایبوپروفن می تواند درد را کاهش دهد.
- لباس زیر تنگ: پوشیدن آن به مهار حرکت و دردی که می تواند ایجاد کند کمک می کند.
- فیزیوتراپی: تمرینات خانگی و کشش ممکن است به تقویت عضلات کف لگن و کاهش اسپاسم کمک کند.
داروهای درد بیضه
علاوه بر داروهای ضد التهاب، از آنتی بیوتیک ها برای درمان علل عفونی درد بیضه مانند اپیدیدیمیت یا قانقاریای فورنیه استفاده می شود.
عمل جراحی
برای دلایل خاصی از درد بیضه، جراحی لازم است. به عنوان مثال، در قانقاریای فورنیه به جراحی فوری و برداشتن از بافت آلوده و در حال مرگ و همچنین بعضی اوقات جراحی ترمیمی نیاز خواهد بود.
همچنین جراحی اولین درمان برای تقریباً همه سرطانهای بیضه است.
بلاک عصب و عصب کشی
در صورتیکه درمان خانگی پاسخگو نباشد، ممکن است از یک بلاک عصبی یا بلاک منطقهای عصبی برای ارکیالژی مزمن استفاده شود.
با بلاک عصبی، یک متخصص اورولوژیستیک بی حس کننده را به عصب اسپرماتیک تزریق می کند. اگر بی حس کننده درد را از بین ببرد، متخصص اورولوژیست می تواند نتیجه بگیرد که علت درد در بیضه است.
سپس متخصص اورولوژی می تواند روشی بنام عصب کشی را پیشنهاد کند که در آن عصب های بیضه قطع می شوند. این کار در یک مرکز جراحی سرپایی انجام می گردد و درد بیضه را در حدود 75 درصد از مردان به طور دائم تسکین می دهد.
توجه داشته باشید که اگر بلاک عصبی اولیه باعث تسکین درد نشود، برای دسترسی بیشتر به منشاء درد، احتمالاً اورولوژیست شما را به یک متخصص مدیریت درد ارجاع می دهد.
جمع بندی
مطمئن باشید که در اکثر موارد، درد بیضه قابل درمان است. برای گفتگو در مورد نگرانی های خود با پزشکتان راحت باشید و البته درمورد هر گونه درد ناگهانی و شدید بیضه به دنبال فوریت های پزشکی باشید.
نگارش و گردآورنده: رضا رحیمی
منبع: علی اکبر کرمی، ارولوژیست، جراح و متخصص کلیه و مجاری اداری، فلوشیب آندرولوژی
- ادامه مطلب
تاریخ: جمعه , 10 آذر 1402 (09:14)
- گزارش تخلف مطلب