پرکاری تیروئید علل، عوارض و درمان آن
پر کاری تیروئید علائم، عوارض و درمان
در واقع پرکاری تیروئید وضعیتی است که در آن، غدهی تیروئید بیش از حد فعال است و مقادیر بیش از حدی از هورمون تیروئید را تولید میکند. پر کار بودن غدهی تیروئید موجب افزایش سوخت و ساز بدن شده و باعث بروز علائمی مانند عصبانیت، اضطراب، تپش قلب، لرزش دست، تعریق بیش از حد، کاهش وزن، بیخوابی و دیگر علائم میشود.
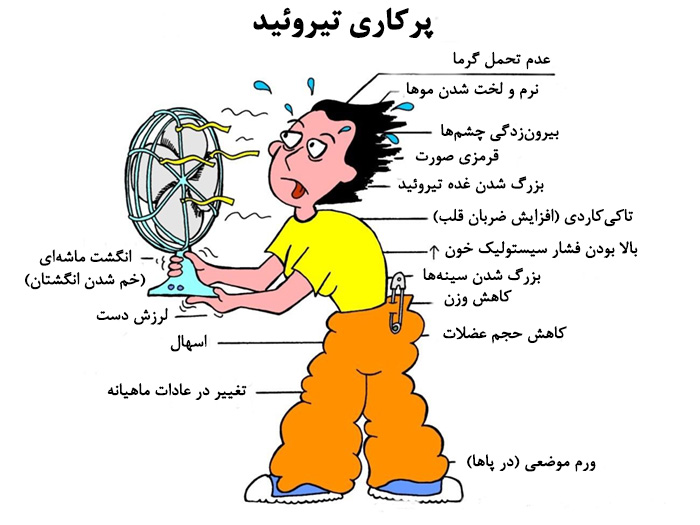
علائم پر کاری تیروئید
پرکاری تیروئید بیشتر در بین زنان 20 تا 40 سال شایع است، اما مردان نیز ممکن است به این بیماری مبتلا شوند. علائم این بیماری میتواند برای بیمار بسیار دلهرهآور باشد. این علائم عبارتند از:
- ضعف عضلانی
- لرزش دست
- ضربان سریع قلب
- خستگی مفرط
- کاهش وزن
- اسهال یا دفعات زیاد کار کردن رودهها
- آشفتگی، تحریکپذیری و اضطراب
- اختلالات بینایی (تحریک شدن چشم و مشکلات دید)
- بینظمی در قاعدگی
- عدم تحمل گرما و تعرق شدید
- ناباروری
علت پرکاری تیروئید
شایعترین علت پرکاری تیروئید، ابتلا به بیماری گریوز است. این بیماری باعث میشود که سیستم ایمنی بدن آنتی بادیهایی تولید کند که به غده تیروئید حمله میکنند و باعث میشوند که غده تیروئید هورمون بیش از حد تولید کند. این بیماری معمولا در افرادی بروز میکند که سابقه خانوادکی در ابتلا به مشکلات تیروئید دارند. درافرادی که به بیماری گریوز مبتلا هستند، یکی از مشخصترین علائم بیمار این است که پشت چشمهای او عرق میکند که باعث درد چشم، اشک ریختن از چشمها و بیرونزدگی چشمها میشود. سایر علل پرکاری تیروئید عبارتند از:
- رشد تودهی غیر سرطانی روی غده تیروئید (ندول تیروئید)
- مصرف بیش از اندازهی هورمونهای تیروئید برای درمان سایر بیماریها
- التهاب نیمه حاد غدهی تیروئید
- التهاب غدهی تیروئید بر اثر تجمع گلبولهای سفید (لنفوسیتها) یا التهاب تیروئید پس از زایمان
عوارض پرکاری تیروئید
در صورتی که پرکاری تیروئید درمان نشود میتواند عوارض جدی و خطرناکی به دنبال داشته باشد که این عوارض عمدتا به قلب مربوط میشوند. برخی از اثرات منفی پرکاری تیروئید کنترل نشده بر روی قلب، عبارتند از:
- آریتمی قلبی (اختلالات مربوط به ضربان نامنظم قلب مانند فیبریلاسیون دهلیزی)
- اتساع قلب (بزرگ شدن حفرهی درون قلب و نازک شدن عضلات قلب) و نارسایی احتقانی قلب
- ایست ناگهانی قلب
- فشار خون بالا
همچنین در صورتی که عدم درمان پرکاری تیروئید، در معرض خطر بروز آرتروز مفاصل نیز خواهید بود. پرکاری تیروئید میتواند موجب شود که بدن شما کلسیم و پتاسیمی که باید به استخوانها برسد را بگیرد و آن را از طریق ادرار و مدفوع دفع کند و بدین ترتیب تراکم مواد معدنی موجود در استخوانهای شما کم میشود. بدن شما برای حفظ سلامت استخوانها به کلسیم و پتاسیم نیاز دارد، بنابراین اگر استخوانهای شما به اندازهی کافی کلسیم و پتاسیم جذب نکنند یا این موارد را از دست بدهند، تراکم استخوانهای شما کاهش مییابد.
همین موضوع باعث میشود که بعد از جراحی تیروئید، بدن شما به شدت خواهان دریافت کلسیم باشد. این وضعیت در نهایت میتواند موجب بروز پوکی استخوان شد، به این معنا که استخوانهای شما استحکام خود را از دست میدهند و شما بیشتر در معرض خطر شکستگی استخوانها قرار خواهید داشت.
تشخیص پرکاری تیروئید
پرکاربردترین آزمایش تیروئید که برای تشخیص پرکاری تیروئید به کار میروند عبارتند از:
- تست TSH: هورمون محرک تیروئید یا TSH که توسط غدهی هیپوفیز ترشح میشود، در موارد ابتلا به پرکاری تیروئید، کاهش مییابد. بنابراین در صورت پایین بودن میزان هورمون TSH در خون تقریبا همیشه، پزشک تشخیص ابتلا به پرکار تیروئید را میدهد. در صورتی که میزان TSH خون پایین نباشد، آزمایشات دیگر باید بررسی شوند.
- تست T3 و T4: میزان این هورمونها که همان هورمونهای تیروئید هستند، در صورت پرکاری تیروئید افزایش مییابد. در برخی موارد، میزان تمامی هورمونهای ترشح شده توسط تیروئید بالا نیست و فقط یک یا دو نوع از این هورمونها میزان بالایی در خون دارد.
- آزمایش اسکن تیروئید باید: در صورتی که علت بروز پرکاری تیروئید وجود یک توده در غدهی تیروئید باشد، این آزمایش میتواند این موضوع را مشخص کند.
درمان پرکاری تیروئید
داروهای ضدتیروئید: این داروها میزان هورمونی که غدهی تیروئید تولید میکند را کاهش میدهند. برای اکثر بیماران، دارویی که پزشکان ترجیح میدهند تجویز کنند، داروی متیمازول (تاپازول) است چرا که ثابت شده این دارو عوارض کمی دارد. پروپیل تیواوراسیل داروی دیگری است که برای بیمارانی تجویز میشود که نسبت به متیمازول آلرژی دارند یا خانمهایی که در سه ماهه اول باداری خود هستند.
داروهای ضد تیروئید باید برای دورههای بسیار طولانی مصرف شوند (یک یا دوسال یا حتی بیشتر). پس از این مدت پرکاری تیروئید برطرف میشود اما احتمال بازگشت آن وجود دارد.
درمان با داروهای ضدتیروئید میتواند به صورت کوتاه مدت یا بلند مدت باشد. درمان کوتاه مدت بدین منظور انجام میشود که تا زمان تصمیمگیری پزشک به منظور انجام یک روش درمانی دائم، با کمک داروهای ضدتیروئید، میزان تیروئید موجود در خون بیمار در سطح نرمال حفظ شود. و از درمان بلندمدت نیز بدین منظور استفاده میشود که بتوان بیماری را وارد فاز بهبودی کرد، تا جایی که حتی بعد از قطع مصرف دارو نیز، بیمار در وضعیت بهبودی بماند.
بتابلوکرها: داروهای بتابلوکر، مانند آتنولول یا پروپرانولول، موجب توقف یا کاهش تولید هورمون تیروئید نمیشوند و در عوض آنها علائمی که بر اثر پرکاری تیروئید ایجاد میشود را کنترل میکنند، به خصوص علائمی مانند ضربان سریع قلب، لرزش دستها، اضطراب و گرمای زیادی که بدن تولید میکند.
ید رادیواکتیو: در حالت عادی، غدهی تیروئید ید موجود در خون را جمع آوری میکند و به کمک آن هورمون تیروئید را تولید میکند. در این روش درمانی بی بیمار نوعی ید رادیواکتیو داده میشود و این ماده پس از جذب شدن توسط غدد تیروئید موجب تخریب غدد تیروئیدی میشود. پاسخ به این روش درمانی در حدود 6 تا 18 هفته طول میکشد. از آنجایی که اغلب ید رادیواکتیوعملکرد عادی تیروئید را با اختلال مواجه میکند، افرادی که از این روش درمانی استفاده کردهاند نیاز دارند که تا پایان عمر تیروئید مصرف کنند تا نبود تیروئید در خون خود را جبران کنند.
جراحی: برداشتن غدهی تیروئید با جراحی نیز یکی دیگر از روشهای درمان دائمی برای پرکاری تیروئید است اما این روش ترجیحا استفاده نمیشود. جراحی تیروئید تنها در صورتی انجام میشود که غدهی تیروئید بسیار بزرگ شده باشد (گواتر) و در تنفس بیمار اختلال ایجاد کرده باشد، یا این که مصرف داروهای ضدتیروئید موثر نباشند و یا این که بیمار به دلایلی نتواند ید رادیواکتیو مصرف کند. از روش جراحی همچنین برای درمان بیمارانی استفاده میشود که دارای تودهای (به نام نودول) در تیروئید خود هستند، خصوصا اگر احتمال سرطانی بودن این توده وجود داشته باشد.
رژیم غذایی پر کاری تیروئید
هرچند هیچ رژیمغذایی خاصی به نام رژیم غذایی پرکاری تیروئید وجود ندارد و اصلیترین روش درمان این مشکل، مصرف دارو میباشد، اما دانستن این موضوع که خوردن چه غذایی خوب یا بد است، میتواند کمک کننده باشد. ممنوعیتهای غذایی در رژیم مخصوص پرکاری تیروئید وجود دارند تنها مربوط به مصرف ید میشوند. البته به ندرت پیش میآید که کسی به خاطر مصرف بیش از حد ید به پرکاری تیروئید مبتلا شود.
از آنجایی که با پرکاری تیروئید، سوخت و ساز بدن به شدت سرعت میگیرد، توصیه میشود از خوردن موادی که باعث بالا رفتن سوخت و ساز بدن میشود خودداری کنید، مانند کافئین و شکر فرآوری شده. خوردن این مواد باعث بدتر شدن علائم شما میشود.
در رژیم غذایی مخصوص پرکاری تیروئید محدودیتهایی برای خوردن ید وجود دارد و باید غذاهایی مصرف شوند که می توانند عملکرد تیروئید را تا حدودی سرکوب کنند مانند گل کلم، کلم پیچ، هلو، سویا، کلم بروکلی، و شلغم. خوردن وعدههای غذایی کوچک نیز راه دیگری است که بتوان به بدن کمک کرد تا مواد معدنی که به خاطر متابولیسم بالا از دست داده است را دوباره ذخیره کند. غذاهایی که غنی از کلسیم و آنتی اکسیدان هستند نیز برای افرادی که به پرکاری تیروئید مبتلا هستند، بسیار مفید است.
غذاهای فرآوری نشده و کامل نیز برای افراد مبتلا به پرکاری تیروئید مفید هستند. علاوه بر این، مکملهای غذایی که برای افراد مبتلا به پرکاری تیروئید تجویز میشود، شامل کلسیم و اسیدهای چربی است که این برای عملکرد صحیح غده تیروئید ضروری هستند.
غذاهایی که باید از خوردن آن اجتناب کرد
مواد غذایی که در صورت ابتلا به پرکاری تیروئید باید از خوردن آن اجتناب کنید، موادی هستند که غنی از ید هستند مانند نمک یددار، جلبک و خزه دریایی و سایر مواد غذایی که در نزدیکی دریا به دست میآیند. علاوه بر این شکر و کافئین میتوانند علائم پرکاری تیروئید را تشدید کنند بنابراین باید از خوردن آن پرهیز کنید. بهتر است تا جای ممکن رژیم غذایی سالمی داشته باشد و بدین منظور از خوردن لبنیات پر چرب، گوشت قرمز و محصولات فرآوری شده اجتناب کنید. مصرف غذاهای سرخ شده و شیرینی نیز باید تا جای ممکن محدود شود.
نگارش و گردآورنده: رضا رحیمی
منبع: حسین دهقان منشادی فوق تخصص غدد
- ادامه مطلب
تاریخ: جمعه , 17 آذر 1402 (22:53)
- گزارش تخلف مطلب

 سرفه و تنگی نفس میشود. در صورتی که درمان در مراحل اولیه آغاز شود و از استنشاق عوامل آلرژیزا اجتناب شود، بیماری التهابی ریه حساس بهبود خواهد یافت و فرد میتواند به شرایط عادی برگردد. طیف متنوعی از عواملی وجود دارد که تنفس آنها میتواند باعث ایجاد بیماری التهابی ریه حساس شود. این عوامل شامل قارچها، کپکها، باکتریها، پروتئینها و مواد شیمیایی میشود.
سرفه و تنگی نفس میشود. در صورتی که درمان در مراحل اولیه آغاز شود و از استنشاق عوامل آلرژیزا اجتناب شود، بیماری التهابی ریه حساس بهبود خواهد یافت و فرد میتواند به شرایط عادی برگردد. طیف متنوعی از عواملی وجود دارد که تنفس آنها میتواند باعث ایجاد بیماری التهابی ریه حساس شود. این عوامل شامل قارچها، کپکها، باکتریها، پروتئینها و مواد شیمیایی میشود. آسم اشتباه گرفته میشوند.
آسم اشتباه گرفته میشوند. آلودگی هوا و ذرات معلق زیادی قرار گرفته باشید. اگر مجدداً این ذرات را استنشاق نگردد علائم میتواند ظرف چند روز بهبود یابد ولی احتمالاً با تنفس مجدد این ذرات برگردد. این علائم شامل:
آلودگی هوا و ذرات معلق زیادی قرار گرفته باشید. اگر مجدداً این ذرات را استنشاق نگردد علائم میتواند ظرف چند روز بهبود یابد ولی احتمالاً با تنفس مجدد این ذرات برگردد. این علائم شامل: پارگی تاندون آشیل، به یک متخصص پا و مچ پا مراجعه کنید. هدف از درمان، کاهش تحریک و استرسی ست که بر تاندون تاثیر می گذارد. پزشک متخصص، برای جلوگیری از تحریک بیشتر، ممکن است از شما بخواهد تا به طور موقت فعالیت بدنی خود را کاهش دهید. بالا بردن پا و مصرف داروهای ضد التهاب نیز می تواند به کاهش تورم و کنترل درد کمک کند.
پارگی تاندون آشیل، به یک متخصص پا و مچ پا مراجعه کنید. هدف از درمان، کاهش تحریک و استرسی ست که بر تاندون تاثیر می گذارد. پزشک متخصص، برای جلوگیری از تحریک بیشتر، ممکن است از شما بخواهد تا به طور موقت فعالیت بدنی خود را کاهش دهید. بالا بردن پا و مصرف داروهای ضد التهاب نیز می تواند به کاهش تورم و کنترل درد کمک کند. سرطان، نیاز به برداشتن یک تا سه عدد از غدد لنفاوی زیربغل وجود داشته باشد. این غدد لنفاوی از طریق یک برش کوچک ایجاد شده در زیر بغل برداشته شده و بهمنظور بررسی بیشتر به آزمایشگاه آسیبشناسی فرستاده میشوند.
سرطان، نیاز به برداشتن یک تا سه عدد از غدد لنفاوی زیربغل وجود داشته باشد. این غدد لنفاوی از طریق یک برش کوچک ایجاد شده در زیر بغل برداشته شده و بهمنظور بررسی بیشتر به آزمایشگاه آسیبشناسی فرستاده میشوند. mayoclinic
mayoclinic
 medicinenet
medicinenet